Исследование американских ученых показало, что бактерии могут перемещаться непосредственно из кишечника в мозг мышей, когда их кормят пищей с высоким содержанием жиров. У мышиных моделей болезни Альцгеймера, болезни Паркинсона и расстройства аутистического спектра также обнаружили повышенную проницаемость кишечной стенки и перемещение бактерий из кишечника в мозг. Примечательно, что бактерии не обнаруживались в головном мозге при возврате на обычную диету. Результаты исследования опубликованы в PLoS Biology.
Недавние данные свидетельствуют о том, что ось кишечник-мозг связана с нейродегенеративными патологиями, в частности болезнью Альцгеймера, болезнью Паркинсона и расстройствами аутистического спектра. Исследования показали, что микробиом кишечника воздействует на мозг через модуляцию иммунной и нейроэндокринной систем, а также через работу вегетативной нервной системы. Иногда изменения в микробиоме кишечника влияют на проницаемость кишечного барьера, что способствует проникновению микробов или метаболитов в собственную пластинку кишки и воротную вену.
Однако все эти известные механизмы не объясняют, как конкретно кишечный микробиом может напрямую влиять на мозг и вызывать нарушения в его работе. Прямых доказательств причинно-следственной связи между микробиомом кишечника и неврологическими заболеваниями недостаточно, поскольку для этой связи не установлено ни одного устойчивого биомаркера.
Чтобы заполнить этот пробел, группа ученых под руководством Араша Гракуи (Arash Grakoui) из Университета Эмори выдвинула гипотезу, что бактерии из кишечника могут попадать напрямую в мозг, запуская воспаление и нейродегенерацию. Для ее проверки исследователи использовали мышей с нокаутом гена Mdr2, который приводит к нарушению оттока желчи и изменению состава кишечных бактерий. Таких мышей кормили пищей с высоким содержанием жиров, и через девять дней у них в кишечнике наблюдалось увеличение числа бактерий родов Staphylococcus, Bacteroides и Akkermansia. Также в их кале стало меньше кишечных комменсальных лактобактерий по сравнению с мышами из контрольной группы. Эти изменения в составе микробиома коррелировали с повышенной проницаемостью кишечного барьера.
Чтобы определить, может ли проницаемость кишечной стенки привести к распространению бактерий по организму, ученые проверили их численность в фекалиях, подвздошной кишке, легких, сердце, почках, селезенке, головном мозге и крови. Они не обнаружили бактерий во внутренних органах и крови, однако их небольшое количество нашли в головном мозге, причем из-за того что их не было в ликворе и твердой мозговой оболочке, ученые исключили менингит. Бактерии были представлены стафилококками и энтерококками, которые обнаруживались в кишечнике. Дополнительный анализ показал, что гематоэнцефалический барьер у мышей оставался сохранным.
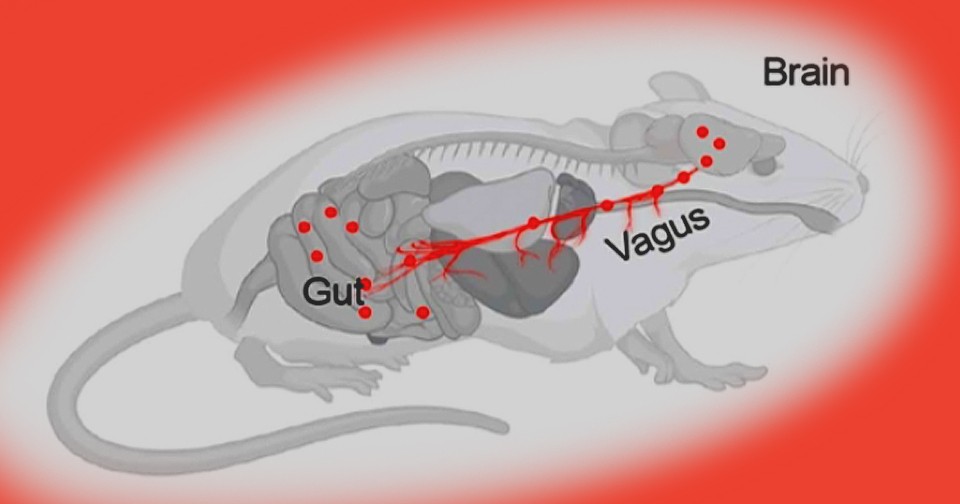
Поскольку блуждающий нерв соединяет кишечник и мозг, ученые проверили его на наличие бактерий. В шейном отделе нерва они обнаружили кишечного стафилококка — S. xylosus, в шейном отделе спинного мозга бактерий не было. Чтобы проверить, может ли блуждающий нерв служить путем транслокации бактерий из кишечника в головной мозг, исследователи удалили шейную часть правого блуждающего нерва. После этого мышей держали на диете с высоким содержанием жиров, и у них в мозге было в 20 раз меньше бактерий, чем в контрольной группе (у 5 из 15 мышей бактерии не обнаруживались вовсе). Поскольку левый блуждающий нерв остался не тронут (двустороннее пересечение блуждающего нерва привело бы к смерти), его заподозрили в том, что по нему бактерии все еще могли перемещаться в мозг. В дальнейшем в нем тоже нашли бактерии кишечного микробиома. Генетические анализы подтвердили, что микробы в кишечнике и в головном мозге практически полностью совпадали, причем перемещение бактерий заняло примерно шесть дней от начала липидной диеты. После возврата на обычную диету бактерий в мозге на находили.
Примечательно, что воздействие антибиотиков изменило состав не только микробиома кишечника, но тех микроорганизмов, которые находили в головном мозге мышей. Дополнительный эксперимент на мышиных моделях болезни Альцгеймера, Паркинсона и расстройства аутистического спектра показал, что у всех этих мышей наблюдается повышение проницаемости кишечной стенки. А в их кишечном микробиоме и головном мозге присутствуют бактерии, которые в предыдущих исследованиях ассоциировались с изучаемыми заболеваниями.
Эти результаты показывают, что необходимы дальнейшие исследования того, может ли модификация кишечного микробиома (в том числе с помощью диеты) потенциально предотвратить попадание бактерий в мозг. Однако важно для начала определить, встречается ли транслокация бактерий из кишечника в головной мозг у людей.
Одним из методов воздействия на кишечный микробиом может стать тиамин. Ранее мы рассказывали, что он воздействовал на распространение микробов в кишечнике, что коррелировало с симптомами хронической усталости.